Jaque al hospital: así se enfrentaron los profesionales médicos a la COVID-19
Asturias y Navarra son las regiones con mejores datos en las especialidades del ámbito hospitalario que fueron clave contra el coronavirus. El reparto desigual de los profesionales se debe a razones históricas, demográficas y económicas.
Lo peligroso, a veces, es invisible a los ojos. Nuestra vista es incapaz de atisbar objetos por debajo de los 0,1 milímetros, un grosor parecido al de un cabello. Debajo de ese límite existe un mundo que representa un punto ciego para el ojo humano. Algunas sustancias minúsculas no solo pasan desapercibidas para nuestra retina, sino que también logran esconderse del resto del cuerpo. Su tamaño se convierte, así, en el mejor camuflaje posible. Y consiguen colarse por nuestra nariz y boca, pasar desapercibidas y viajar por las vías respiratorias hasta llegar a los pulmones, la diana donde disparan su ataque. Agentes como el coronavirus no son los únicos que se aprovechan de su tamaño para ponernos en jaque.
Desde hace siglos, miles de trabajadores se han enfrentado a un enemigo invisible. Cada vez que perforan, trituran o cortan materiales como el carbón, la pizarra y el mármol, pequeñas partículas de un compuesto, vulgarmente conocido como sílice, viajan por su interior hasta colarse en sus pulmones. Allí, los primeros efectivos del sistema inmunitario, los macrófagos, engullen el polvo para tratar de destruirlo. Pero sus armas contra estos diminutos fragmentos son inútiles. Poco a poco, las reacciones que desencadenan para hacer frente al polvo de sílice terminan formando unos nódulos en los pulmones, que acaban impidiendo a los afectados respirar con normalidad. Hace décadas, mineros del norte de España se pusieron en huelga para reclamar mejores sueldos y mascarillas. Con ellas, como ahora hacemos con la COVID-19, conseguían reducir el riesgo de tragar aquellas partículas dañinas. Pero su constante exposición al sílice continuó siendo un grave problema, que hoy afrontan obreros de otros sectores, como la construcción.
A grandes males, grandes remedios
El perjuicio acarreado por el sílice obligó a las autoridades a tomar cartas en el asunto. En 1970, tras varias huelgas mineras, la dictadura franquista inauguró en Oviedo el centro encargado de prevenir la silicosis. Esta enfermedad, causada por la inhalación de polvo de sílice, pertenece al grupo de las llamadas neumoconiosis, entre las que también están las producidas por el amianto. Desde entonces, el Instituto Nacional de la Silicosis (INS) es la unidad de referencia en España sobre las enfermedades respiratorias de origen laboral. Tras su inauguración, el centro llegó a atender a una media de más de diez mil trabajadores al año. Hoy el problema de salud pública se ha reducido: en la última década, según datos de la Seguridad Social, se han cursado 8.437 partes laborales, la mitad con baja, por enfermedades provocadas por la inhalación de sustancias dañinas como el sílice. Pero lo que en su día fue un grave problema, especialmente en las cuencas mineras, ha permitido un mayor blindaje sanitario frente a los problemas respiratorios.
Las zonas dedicadas a la minería del carbón, las más afectadas en su día por la silicosis, cuentan con un mayor número de especialistas en el sistema respiratorio, una de las dianas más importantes del coronavirus SARS-CoV-2. Según datos del Ministerio de Sanidad de 2017, Asturias era la comunidad autónoma con más neumólogos (6,1) por cada 100.000 habitantes, por delante de Navarra (4,5), Madrid y la Rioja (4,2) y Castilla y León (4,1). Y lleva varios años siendo así: Asturias fue líder en neumología en 2016 y 2015, pero también lo era hace casi dos décadas, según un estudio de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR).
Lejos de la media europea en neumología
La tasa española está por debajo del promedio comunitario, que se sitúa en 4,4 neumólogos por cada 100.000 habitantes, según la Sociedad Respiratoria Europea (ERS, en inglés). La proporción es, en líneas generales, mayor en los países del este y en Grecia. ¿El motivo? En el caso de los antiguos países soviéticos, la razón obedece, de nuevo, a causas históricas: son regiones que han tenido tradicionalmente más casos de tuberculosis. En Grecia, según la ERS, el gran número relativo de neumólogos puede deberse a la falta de suficientes médicos de cabecera, lo que conlleva que los especialistas se encarguen de problemas que, en otras partes de Europa, pueden tratarse desde atención primaria.
“En gran parte es debido al importante auge de la minería hace décadas, lo cual ocasionó una epidemia de patologías respiratorias”, explica a Civio Ana Fernández Tena, neumóloga del Instituto Nacional de Silicosis. Las tasas de profesionales en Asturias casi duplican el promedio nacional, que en España fue de 3,4 neumólogos por cada 100.000 habitantes en 2017. “Es necesario incrementar el número: deberíamos llegar a cifras de 4 a 4,5 por cada 100.000 habitantes”, afirma Carlos A. Jiménez-Ruiz, presidente de SEPAR. Además, el neumólogo pide que los especialistas estén “homogéneamente distribuidos” por todo el territorio.
Un blindaje sanitario desigual
La neumología ha tenido un papel protagonista en la lucha contra la COVID-19. Y ello porque, al igual que ocurriera antaño con el polvo de sílice, la diana principal está en los pulmones, aunque el coronavirus puede afectar a otras partes del cuerpo, como el corazón, los vasos sanguíneos, el cerebro y los riñones, por citar solo algunos ejemplos. Pese a ser una enfermedad desconocida hasta ahora, la COVID-19 también ha obligado a la movilización de otros especialistas. Algunos de los más demandados dentro de los hospitales han sido los profesionales en geriatría, medicina interna, urgencias, medicina intensiva y anestesia y reanimación. Pero la situación de sus plantillas, según los datos publicados por Sanidad en 2017, era bastante desigual: mientras Asturias y Navarra lideraban las posiciones en cuatro de las seis especialidades citadas, en el otro extremo, Ceuta, Melilla y Andalucía se situaban a la cola. Esta distribución coincide con el número de profesionales médicos en atención especializada por cada 1.000 habitantes, según los datos de Sanidad de 2018.
Número de especialistas médicos por cada 100.000 habitantes (2017)
Al igual que ocurre con la neumología, las especialidades médicas citadas cuentan con un reparto dispar. Ese es el caso de los geriatras, los profesionales que “atienden todas las enfermedades que se producen en las personas mayores”, cuenta Dámaso Crespo, portavoz de la Sociedad Española de Geriatría y Gerontología (SEGG). Según los datos de Sanidad de 2017, Ceuta y Melilla (1,2) y Andalucía (1,8) eran las que menos especialistas tenían por cada 100.000 habitantes. En algunos casos, “las razones son políticas”, explica Crespo. Hay regiones, como la andaluza o el País Vasco, donde la especialidad prácticamente no existe. Son zonas “donde hay grandes servicios de medicina interna, ya muy consolidados”, que se encargan de atender a los más mayores. Por el contrario, Navarra (4,8), Madrid (3,4) y Asturias (3) eran las que más geriatras tenían por cada 100.000 habitantes. El desigual número se debe, en otras regiones, a cuestiones relacionadas con la demografía. Por ejemplo, Asturias es la comunidad más envejecida de España, según el Instituto Nacional de Estadística (INE). En el extremo opuesto están Ceuta y Melilla. “Tienen pocos geriatras porque hay pocas personas mayores, la media de edad allí es muy baja”, sostiene el portavoz de la SEGG.
“El mundo residencial necesita una reestructuración importante. Existen residencias con geriatras, con enfermeras y auxiliares. Otras no tienen absolutamente nada”
Crespo también destaca una figura, la del médico de enlace, que permite una mayor comunicación entre los especialistas de los hospitales y los profesionales médicos que trabajan en otros entornos. La Comunidad de Madrid es una de las regiones que cuenta con esta figura, la de los geriatras de enlace, encargados de decidir qué personas mayores eran trasladadas a los hospitales. Su labor ha estado marcada por la tragedia de la COVID-19. “Fue muy difícil”, cuenta Crespo, que pide un debate en profundidad entre los profesionales y los responsables políticos. “El mundo residencial necesita una reestructuración importante. Existen residencias con geriatras [trabajando] en su horario de ocho horas diarias y con turnos, con enfermeras y auxiliares, y están muy bien dotadas desde la perspectiva médica y asistencial. Hay otras que no tienen absolutamente nada”, dice. Según El País, no es obligatorio que los centros sociosanitarios tengan personal de enfermería 24 horas al día y, en el caso de Madrid, 135 de las 475 residencias no cuentan con profesionales médicos en sus equipos.
El tsunami que lo desbarató todo
La falta de medios ha sido una constante durante toda la emergencia sanitaria. Para Antonio Planas, secretario general de la Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor (SEDAR), la crisis fue como “un tsunami, una marejada que inundó el hospital y lo desbarató todo”. Ante los centenares de casos, los centros sanitarios tuvieron que paralizar su actividad habitual y multiplicar espacios. “En una o dos semanas en Madrid hubo que doblar las camas de cuidados intensivos”, cuenta a Civio. Buena parte de este trabajo recayó en los servicios de anestesia. Eran los encargados de los espacios que se transformaron de la noche a la mañana, como las unidades de reanimación y los quirófanos. Incluso hubo gimnasios, como el del Hospital Universitario de La Paz, que se convirtieron en salas improvisadas de urgencias.
Los profesionales en anestesia y reanimación son uno de los grupos más numerosos en los hospitales. Y también tienen un reparto desigual, que va desde Navarra, con 22 especialistas, hasta Ceuta y Melilla, con 8,8 anestesistas por cada 100.000 habitantes. La distribución, según el portavoz de SEDAR, puede deberse a la diferente inversión en sanidad de las comunidades autónomas y a criterios demográficos. Su labor también ha sido clave para atender a los pacientes más críticos. Pero el trabajo que hicieron para multiplicar espacios, algo fundamental en Madrid y Cataluña, “es relativamente factible”. El primer gran problema con el que se toparon en los hospitales, dice Planas, fue la carencia de profesionales. “España tiene un número de médicos alto respecto a países europeos”, explica a Civio, pero “falta personal de enfermería y auxiliares”. En su opinión, “ha sido muy duro porque los pacientes [con coronavirus] requieren una gran atención. Tuvieron una sobrecarga de trabajo enorme”.
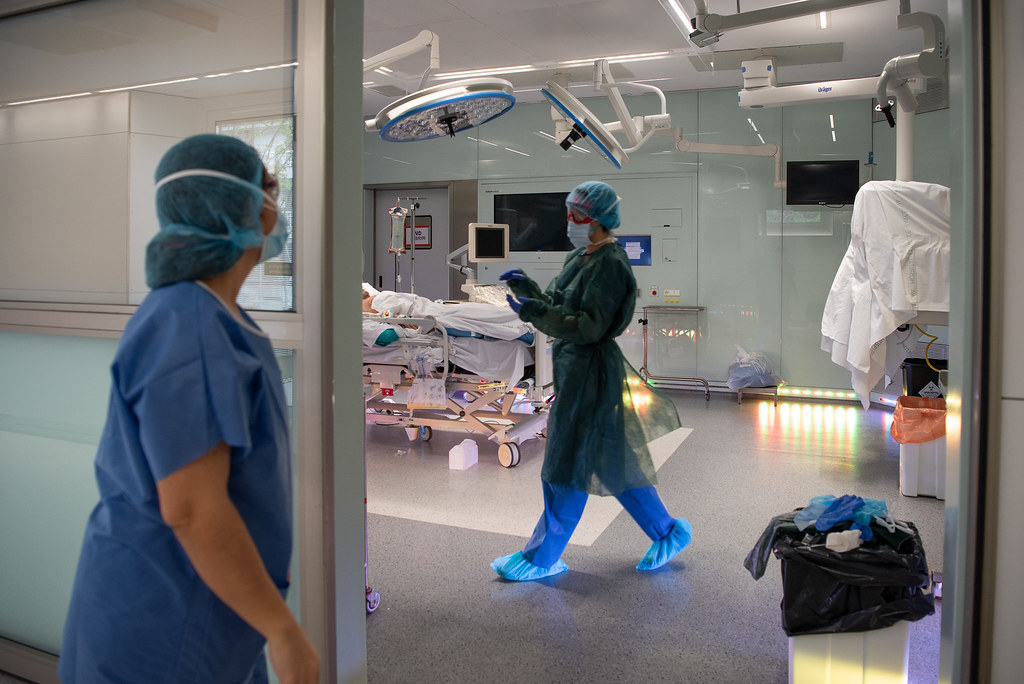
Bloque quirúrgico habilitado para pacientes con COVID-19. Fuente: Hospital Clínic | Flickr
El segundo gran problema de esta crisis fue la carencia de recursos materiales de suma importancia: los respiradores y los equipos de protección individual. “Son vitales para la supervivencia del paciente y para que los profesionales no se contagien”, explica a Civio. La falta de suficiente material de protección, especialmente en las semanas más difíciles, ha sido duramente criticada por el colectivo sanitario. “España es uno de los países con mayor número de profesionales contagiados. Estos son datos que hablan por sí solos. No puede volver a pasar”, sostiene Jiménez-Ruiz. La primera línea de especialistas, según Planas, la formaron los servicios de urgencias, neumología y medicina interna. Ello explica también que las tasas más altas de contagio en el ámbito hospitalario se hayan visto sobre todo en estos servicios, según los datos publicados por Asturias, la única comunidad que da a conocer el impacto de la COVID-19 en las diferentes especialidades médicas.
Pese a la falta de materiales de protección, hubo quienes trataron de aportar su granito de arena en la lucha contra el virus. Ese fue el caso de un grupo de mineros de Laciana, decididos a proteger a los que les cuidan. A mediados de marzo, cuando la crisis sanitaria había estallado en España, donaron al hospital de su comarca mascarillas y gafas como las que antaño usaban para evitar el polvo de sílice. Su gesto fue una pequeña ayuda para los profesionales que se enfrentaban a una situación nunca vista, que borró las antiguas fronteras entre diferentes especialidades médicas. “Solo éramos un servicio, estábamos tratando a los mismos enfermos. Todos eran COVID. No había internistas, geriatras o anestesistas. Todos éramos especialistas en COVID-19”, relata Antonio Planas. Cualquier esfuerzo era y sigue siendo imprescindible porque, según Dámaso Crespo, con el coronavirus “hemos aprendido que no hay enemigo pequeño”.
Metodología
Hemos elegido las especialidades médicas concretas del ámbito hospitalario, que están incluidas de forma específica en el Sistema de Información de Atención Especializada (SIAE) y que fueron recogidas en la orden que se decretó tras el estado de alarma para movilizar a profesionales sanitarios. De las especialidades mencionadas en dicha orden, hemos obtenido los datos de aquellas que aparecen de forma detallada en el indicador “Tasa por 10.000 habitantes de médicos por especialidad por comunidades autónomas”, publicada en la Estadística de Centros Sanitarios de Atención Especializada de 2015, 2016 y 2017, y hemos estimado las cifras por 100.000 habitantes para facilitar la comprensión. Los datos pueden descargarse aquí.
Además, hemos contactado con todas las sociedades médicas relacionadas con estas especialidades, citadas en el reportaje, salvo con la Sociedad Española de Medicina Interna (SEMI), la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC) y la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES), que no han contestado a nuestra petición de entrevista.
Hemos preguntado a las diferentes comunidades autónomas por los datos de profesionales sanitarios contagiados. Asturias es la única que publica los datos por servicios médicos. Algunas regiones, como Andalucía, Aragón, Castilla y León, La Rioja, País Vasco y la Región de Murcia han dado a conocer las cifras de contagios de sanitarios por categorías laborales (personal médico, profesionales de enfermería, técnicos en cuidados auxiliares de enfermería, otro personal sanitario, etc.) El resto de comunidades no han contestado a nuestra solicitud.
Los iconos utilizados para la categorización de especialidades médicas son de Clea Doltz desde The Noun Project bajo licencia Creative Commons.
Déjanos decirte algo…
En esta información, y en todo lo que puedes leer en Civio.es, ponemos todo el conocimiento acumulado de años investigando lo público, lo que nos afecta a todos y todas. Desde la sociedad civil, 100% independientes y sin ánimo de lucro. Sin escatimar en tiempo ni esfuerzo. Solo porque alguien tiene que hacerlo.
Si podemos informar así, y que cualquiera pueda acceder sin coste, sin barreras y sin anunciantes es porque detrás de Civio hay personas comprometidas con el periodismo útil, vigilante y al servicio de la sociedad en que creemos, y que nos gustaría seguir haciendo. Pero, para eso, necesitamos más personas comprometidas que nos lean. Necesitamos socios y socias. Únete hoy a un proyecto del que sentir orgullo.
Podrás deducirte hasta un 80% de tu aportación y cancelar cuando quieras.
¿Aún no es el momento? Apúntate a nuestro boletín gratuito.